viernes, 12 de mayo de 2023
miércoles, 16 de marzo de 2022
martes, 8 de marzo de 2022
ALGUNAS RECOMENDACIONES PARA PACIENTES CON DISFUNCIÓN TEMPOROMANDIBULAR
En esta segunda entrada sobre la disfunción temporomandibular vamos a hablar de los tratamientos que nos aporta la fisioterapia. En primer lugar, recordar que la fisioterapia engloba todos aquellos tratamientos que utilizan medios físicos a la hora de abordar al paciente.
• Masaje: quizá sea el tratamiento más conocido. Consiste en una serie de maniobras (deslizamientos, presiones, amasamiento, etc) dirigidas, en este caso, a los músculos masticatorios con el objetivo de relajarlos para disminuir su tensión y dolor. En este punto es importante remarcar que podemos masajearnos a nosotros mismos, sobre todo los músculos externos, como el masetero y el temporal (en la anterior entrada puedes ver dónde se localizan). En el taller que estamos preparando veremos este automasaje.
• Movilización articular: consiste en una serie de técnicas que buscan mejorar la movilidad de las articulaciones temporomandibulares. Se dividen en 3: pasivas (la articulación se mueve con las manos), activas (la articulación se mueve voluntariamente) y resistida (movemos la articulación haciendo fuerza contra una resistencia externa). Nuevamente, aquí tiene mucha importancia el hecho de que podemos hacer estas movilizaciones en casa, las llamadas automovilizaciones, que también aprenderemos en el taller que se está preparando desde la asociación. De esta manera, podemos mejorar nuestra movilidad en casa, complementando el tratamiento que pueda realizar nuestro fisioterapeuta.
• Electroterapia: aquí encontramos todas las técnicas de aparatología. La más conocida es la TENS, que consiste en una suave corriente que estimula una respuesta analgésica, ayudando a controlar el nivel de dolor. También se utiliza la terapia con láser, que ha demostrado disminuir el dolor y mejorar la función de las articulaciones. Por último, podemos hablar de el biofeedback, que consiste en un aparato que nos informa del grado de actividad de cada músculo. Mediante un proceso de entrenamiento, podemos aprender a disminuir o aumentar la actividad de la musculatura, en función del objetivo que nos planteemos.
• Termoterapia: técnica de fácil aplicación y disponibilidad, siendo muy sencillo utilizarla en casa. Podemos encontrar compresas calientes, manta eléctrica, etc. En los últimos años se han popularizado los sacos térmicos, rellenos de semillas, que se introducen en el microondas y se aplican en la zona a tratar. En cualquier caso, se recomienda una aplicación de, aproximadamente 30 minutos, pudiendo aplicarlo varias veces al día. Debemos estar atentos para no quemarnos.
• Ejercicio terapéutico: una de las técnicas más útiles, comprende una serie de técnicas dirigidas a mejorar la movilidad, fuerza, coordinación, etc de las articulaciones temporomandibulares. En su mayoría, hablamos de técnicas activas, es decir, que debemos realizar nosotros mismos, combinando activación muscular, estiramientos, movimiento articular, etc. Existen múltiples protocolos que, en cualquier caso, se deben adaptar a nuestro estado, para evitar efectos adversos.
• Recomendaciones para el paciente: es importante que nuestro fisioterapeuta nos indique recomendaciones y consejos para evitar recaídas y reducir aquellos hábitos que puedan agravar nuestro problema. Adjuntamos una tabla con algunos de estos consejos.
Algunas recomendaciones para pacientes con disfunción temporomandibular
• Evitar morder lapiceros, bolígrafos y objetos por el estilo.
• Evitar morderse las uñas, el labio inferior o las paredes de la boca.
• Intentar controlar los movimientos que provoquen ruidos en la boca.
• No abusar de bebida excitantes como café, té, cola, etc.
• No comer chicle.
• No comer alimentos que obliguen a abrir excesivamente la boca.
• Trocear los alimentos.
• No comer alimentos excesivamente duros como frutos secos, etc.
• No dormir en decúbito prono.
• Realizar periódicamente ejercicios de reeducación funcional.
• Realizar los ejercicios para relajar la musculatura facial, en caso de dolor.
• Si existe dolor de la articulación temporomandibular, aplicar calor seco 30 minutos.
• Evitar la ingesta de medicamentos sin consultar con el médico especialista.
• Educación en dolor: en los últimos años, sobre todo en personas dolor crónico, este abordaje ha demostrado ser capaz de ayudar en el manejo de la disfunción temporomandibular. Consiste en dar al paciente toda la información disponible sobre el dolor: cómo y por qué ocurre, su significado, qué cosas pueden agravarlo y qué cosas pueden mejorarlo… En definitiva, se trata de comprender qué nos pasa, y por qué, y tener herramientas para poder gestionarlo. Haremos una entrada en el blog específicamente sobre este tema. Este abordaje será también un pilar fundamental de los talleres que se están preparando.
Esperamos que esta entrada os haya sido de utilidad. En próximas entradas os presentaremos los talleres que vamos a realizar y profundizaremos en las técnicas de tratamiento que utilizaremos en ellos.
viernes, 25 de febrero de 2022
QUÉ ES LA DISFUNCIÓN TEMPOROMANDIBULAR (DTM)
Hoy damos comienzo a una serie de entradas en las que vamos a abordar un problema que, de acuerdo con varios estudios, afecta a más del 80% de los pacientes de fibromialgia. Hablamos de la disfunción, o trastorno, temporomandibular (DTM). En esta primera entrada, haremos un breve repaso anatómico de la región temporomandibular y explicaremos en qué consiste y cuáles son los principales síntomas de la DTM.
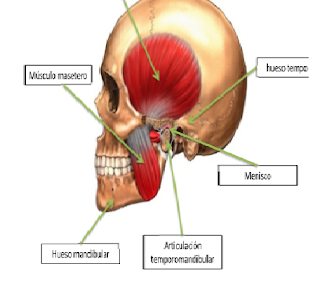
En primer lugar, hemos de saber que tenemos dos articulaciones temporomandibulares que se localizan en la cabeza, justo por delante de los oídos. Cada articulación está formada por dos huesos, el mandibular y el temporal, y participa en múltiples actividades del día a día como comer, hablar, reír, bostezar, besar, etc. También posee un menisco que se interpone entre ambos huesos que tiene como función mejorar la estabilidad y movilidad de la articulación. Por último, en la articulación temporomandibular participan diferentes músculos. De entre ellos, nombraremos solamente los músculos masetero y temporal ya que son aquellos a los que tendremos un mejor acceso a la hora de, por ejemplo, hacernos un automasaje. En la siguiente imagen podemos ver los diferentes elementos de la articulación temporomandibular, lo que nos ayudará a hacernos una idea de la región de la que estamos hablando.
Cuando hablamos de disfunción temporomandibular nos referimos a un conjunto de signos y síntomas que afectan a los músculos masticatorios y a las articulaciones temporomandibulares. Se caracteriza por:
Dolor en cara y/o boca, normalmente en un lado, y que empeora con el movimiento de la mandíbula. Se localiza, generalmente, por delante del oído, mejillas, mandíbula, dientes, cabeza (sobre todo lateral y en las sienes).
Limitación de la movilidad de la mandíbula, especialmente la apertura, con dolor.
Ruidos articulares o chasquidos durante la apertura y cierre mandibular. Solo son importantes si se acompañan de dolor.
Otros síntomas: dolor de cabeza, bruxismo, estrés, insomnio o depresión, pitidos en el oído/sensación de oído taponado.
Podemos distinguir 3 tipos de disfunción temporomandibular.
Origen muscular: se llama dolor miofascial, y produce dolor en los músculos que controlan los movimientos de la mandíbula.
Una asimetría interna causada por un disco desplazado, por la mandíbula dislocada o por lesiones del cóndilo.
Alteraciones degenerativas e inflamatorias de la ATM.
Un dato de interés para los pacientes con fibromialgia es que, de acuerdo con diferentes estudios, se ha visto que en torno al 80% de las personas con fibromialgia presentan disfunción temporomandibular. De ellos, la inmensa mayoría (75-90%) serán de origen muscular, mientras que en torno al 19% será de origen articular (inflamación, degeneración, etc). Por ello, si piensas que puedes estar padeciendo este trastorno, te recomendamos que acudas a un fisioterapeuta o a un dentista, que son los profesionales mejor preparados para abordar este tipo de problemas. También, desde la asociación, se están preparando una serie de talleres para abordar la disfunción temporomandibular. En las próximas semanas iremos dando más información.
En próximas entradas, abordaremos las diferentes estrategias de tratamiento desde el punto de la fisioterapia. Esperamos que os haya resultado de utilidad.
domingo, 29 de septiembre de 2019
jueves, 2 de mayo de 2019
MESA REDONDA SOBRE FIBROMIALGIA
Como cada año, el 12 de mayo, celebramos el día Internacional de la Fibromialgia, Síndrome de Fatiga Crónica, Sensibilidad Química Múltiple y Sensibilidad Electromagnétia, organizando diferentes actos,
Este año, la federación de asociaciones de Fibromialgia y Fatiga Crónica de Murcia, CONFIBRO( AFIBROCAR, AFIYE, ASTOFIBROM y FIBROFAMUR) nos unimos en torno a AFIBROMAZ, para organizar esta Mesa Redonda en la que se tratarán diferentes aspectos de la Fibromialgia a nivel personal, familiar, laboral, social...
La entrada es libre hasta cubrir aforo. Si estás interesado/a en asistir, disponemos de traslado gratuito en autobús desde Murcia.
Para más información contactar en:
Suscribirse a:
Entradas (Atom)